Kongestivno srčno popuščanje (CHF) je kronično progresivno stanje, ki vpliva na črpalno moč vaše srčne mišice.
Čeprav se CHF pogosto imenuje preprosto kot srčno popuščanje, se specifično nanaša na stopnjo, v kateri se tekočina kopiči v srcu in povzroči neučinkovito črpanje.
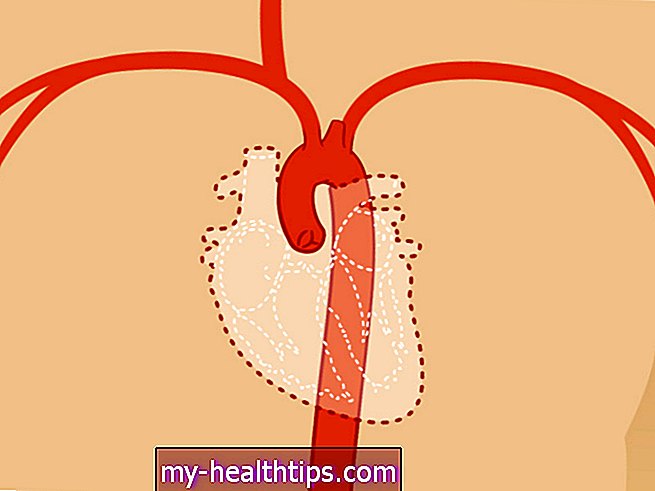
Imate štiri srčne komore. Zgornjo polovico srca sestavljata dva preddvora, spodnjo polovico srca pa dva prekata.
Ventili črpajo kri v organe in tkiva vašega telesa, preddverji pa prejemajo kri iz telesa, ko kroži nazaj iz ostalega telesa.
CHF se razvije, ko vaši prekati ne morejo prečrpati zadostne količine krvi v telo. Sčasoma se lahko kri in druge tekočine varnostno kopirajo v:
- pljuča
- trebuh
- jetra
- spodnji del telesa
CHF je lahko smrtno nevarna. Če sumite, da imate vi ali nekdo, ki ga poznate, CHF, takoj poiščite zdravniško pomoč.
Kakšni so simptomi kongestivnega srčnega popuščanja?
V zgodnjih fazah CHF najverjetneje ne boste opazili sprememb v svojem zdravju. Če vaše stanje napreduje, boste v telesu opazili postopne spremembe.
Bolečina v prsnem košu, ki izžareva zgornji del telesa, je lahko tudi znak srčnega napada. Če opazite ta ali katere koli druge simptome, ki lahko kažejo na hudo srčno bolezen, takoj poiščite zdravniško pomoč.
Simptomi srčnega popuščanja pri otrocih in dojenčkih
Pri dojenčkih in majhnih otrocih je težko prepoznati srčno popuščanje. Simptomi lahko vključujejo:
- slabo hranjenje
- prekomerno potenje
- težave z dihanjem
Te simptome lahko zlahka razumemo kot kolike ali okužbo dihal. Slaba rast in nizek krvni tlak sta lahko tudi znak srčnega popuščanja pri otrocih.
V nekaterih primerih boste morda lahko občutili hiter srčni utrip dojenčka skozi prsno steno.
Kako se zdravi kongestivno srčno popuščanje?
Vi in vaš zdravnik lahko razmislite o različnih načinih zdravljenja, odvisno od vašega splošnega zdravstvenega stanja in od tega, kako daleč je vaše stanje napredovalo.
Zdravila za zastoj srca
Obstaja več zdravil, ki se lahko uporabljajo za zdravljenje CHF, vključno z zaviralci ACE, zaviralci beta in drugimi.
Zaviralci ACE
Zaviralci angiotenzinske konvertaze (ACE) odpirajo zožene krvne žile, da izboljšajo pretok krvi. Vazodilatatorji so še ena možnost, če ne prenašate zaviralcev ACE.
Morda vam bo predpisano eno od naslednjega:
- benazepril (lotenzin)
- kaptopril (kapoten)
- enalapril (Vasotec)
- fozinopril (monopril)
- lizinopril (zestril)
- kinapril (Accupril)
- ramipril (altace)
- moexipril (Univasc)
- perindopril (aceton)
- trandolapril (Mavik)
Zaviralcev ACE ne smete jemati z naslednjimi zdravili brez posveta z zdravnikom, ker lahko povzročijo neželene učinke:
- Tiazidni diuretiki. Ti lahko povzročijo dodatno znižanje krvnega tlaka.
- Diuretiki, ki varčujejo s kalijem. Ti diuretiki lahko povzročijo kopičenje kalija v krvi, kar lahko privede do nenormalnega srčnega ritma. Primeri vključujejo: riamteren (Dyrenium), eplerenone (Inspra) in spironolakton (Aldactone).
- Nesteroidna protivnetna zdravila (NSAID). NSAID, kot so ibuprofen, aspirin in naproksen, lahko povzročijo zadrževanje natrija in vode. To lahko zmanjša učinek zaviralca ACE na vaš krvni tlak.
To je skrajšani seznam, zato se pred jemanjem novih zdravil vedno posvetujte s svojim zdravnikom.
Beta-blokatorji
Beta-blokatorji zmanjšajo delo srca in lahko zmanjšajo krvni tlak in upočasnijo hiter srčni ritem.
To je mogoče doseči z:
- atenolol (tenormin)
- bisoprolol (zebeta)
- karvedilol (Coreg)
- esmolol (Brevibloc)
- metoprolol (Lopressor)
- nadolol (Corgard)
- nebivolol (bistolični)
Zaviralce adrenergičnih receptorjev beta je treba jemati previdno z naslednjimi zdravili, saj lahko povzročijo neželene učinke:
- Antiaritmična zdravila. Ti lahko povečajo kardiovaskularne učinke, vključno z upočasnjenim srčnim utripom. Primer je amiodaron (Nexterone).
- Antihipertenzivna zdravila. Ta zdravila lahko tudi povečajo verjetnost srčno-žilnih učinkov in vključujejo lizinopril (Zestril), kandesartan (Atacand) in amlodipin (Norvasc).
- Albuterol (AccuNeb). Zaviralci adrenergičnih receptorjev beta lahko odpravijo učinke albuterola na bronhodilatacijo.
- Antipsihotiki. Nekateri antipsihotiki, kot je tioridazin (Mellaril), lahko pri nekaterih ljudeh povzročijo tudi nizek krvni tlak.
- Fentora (fentanil). To lahko povzroči nizek krvni tlak.
- Klonidin (Catapres). Klonidin lahko povzroči visok krvni tlak.
Nekaterih zdravil tukaj morda ni. Pred jemanjem novih zdravil se vedno posvetujte s svojim zdravnikom.
Diuretiki
Diuretiki zmanjšajo vsebnost tekočine v telesu. CHF lahko povzroči, da vaše telo zadrži več tekočine, kot bi smelo.
Zdravnik vam bo morda priporočil:
- Diuretiki zanke. Zaradi tega ledvice proizvajajo več urina. To pomaga odstraniti odvečno tekočino iz telesa. Primeri vključujejo furosemid (Lasix), etakrinsko kislino (Edecrin) in torsemid (Demadex).
- Diuretiki, ki varčujejo s kalijem. Ti pomagajo znebiti tekočine in natrija, hkrati pa še vedno zadržujejo kalij. Primeri vključujejo triamteren (Dyrenium), eplerenone (Inspra) in spironolakton (Aldactone).
- Tiazidni diuretiki. Zaradi njih se krvne žile razširijo in pomagajo telesu odstraniti odvečno tekočino. Primeri vključujejo metolazon (Zaroxolyn), indapamid (Lozol) in hidroklorotiazid (Microzide).
Diuretike je treba jemati previdno z naslednjimi zdravili, saj lahko povzročijo neželene učinke:
- Zaviralci ACE. Ti lahko povzročijo znižanje krvnega tlaka, vključno z lizinoprilom (Zestril), benazeprilom (Lotensin) in kaptoprilom (Capoten).
- Tricikli. Imenovani tudi triciklični antidepresivi (TCA) lahko povzročijo znižanje krvnega tlaka. Primeri vključujejo: amitriptilin in desipramin (Norpramin).
- Anksiolitiki. Anksiolitiki so zdravila proti tesnobi, ki lahko znižujejo krvni tlak. Pogosti anksiolitiki vključujejo alprazolam (Xanax), klordiazepoksid (Librium) in diazepam (valij).
- Hipnotiki. Pomirjevala, kot sta zolpidem (Ambien) in triazolam (Halcion), lahko povzročijo nizek krvni tlak.
- Beta-blokatorji. Zaviralci beta, kot sta metoprolol (Lopressor) in karvedilol (Coreg), lahko povzročijo tudi nizek krvni tlak.
- Zaviralci kalcijevih kanalov. CCB lahko povzročijo padec krvnega tlaka. Primeri vključujejo amlodipin (Norvasc) in diltiazem (Cardizem).
- Nitrati. Ta zdravila, kot sta nitroglicerin (Nitrostat) in izosorbid-dinitrat (Isordil), lahko znižujejo krvni tlak.
- NSAID. Ta zdravila lahko povzročijo toksičnost jeter.
To je okrajšani seznam z le najpogostejšimi interakcijami z zdravili. Pred jemanjem novih zdravil se morate vedno pogovoriti s svojim zdravnikom.
Operacije in postopki
Če zdravila sama po sebi niso učinkovita, bodo morda potrebni bolj invazivni postopki.
Ena od možnosti je angioplastika, postopek odpiranja zamašenih arterij.
Vaš kardiolog bo morda razmislil tudi o operaciji popravila srčnih zaklopk, ki vam bo pomagala, da se ventili pravilno odprejo in zaprejo.
Znaki kongestivnega srčnega popuščanja
Kot smo že omenili, zgodnji znaki kongestivnega srčnega popuščanja morda niso zelo opazni. Tu je nekaj zgodnjih opozorilnih znakov, s katerimi se lahko pogovorite s svojim zdravnikom:
- odvečna tekočina v telesnih tkivih, kot so gležnji, stopala, noge ali trebuh
- kašelj ali piskanje
- težko dihanje
- povečanje telesne mase, ki ga ni mogoče pripisati ničemer drugemu
- splošna utrujenost
- povečan srčni utrip
- pomanjkanje apetita ali slabost
- občutek zmedenosti ali dezorientiranosti
Kateri so vzroki za CHF?
CHF je lahko posledica drugih zdravstvenih stanj, ki neposredno vplivajo na vaš kardiovaskularni sistem. Zato je pomembno, da se letno pregledujete, da zmanjšate tveganje za težave s srcem, med drugim:
- visok krvni tlak (hipertenzija)
- bolezen koronarnih arterij
- stanja ventila
Hipertenzija
Ko je vaš krvni tlak višji od običajnega, lahko povzroči CHF.
Hipertenzija ima veliko različnih vzrokov. Med njimi je utrjevanje vaših arterij, kar poveča pritisk v arterijah.
Bolezen koronarnih arterij
Holesterol in druge vrste maščob lahko blokirajo koronarne arterije, ki so majhne arterije, ki oskrbujejo srce s krvjo. Zaradi tega se arterije zožijo.
Ožje koronarne arterije omejujejo pretok krvi in lahko povzročijo poškodbe arterij.
Pogoji ventila
Vaši srčni ventili uravnavajo pretok krvi skozi srce tako, da se odpirajo in zapirajo, da prepuščajo kri v komore in iz njih.
Ventili, ki se ne odpirajo in zapirajo pravilno, lahko prisilijo vaše komore, da si bolj prizadevajo za črpanje krvi. To je lahko posledica srčne okužbe ali okvare.
Drugi pogoji
Čeprav bolezni, povezane s srcem, lahko vodijo do CHF, obstajajo tudi druga navidezno nepovezana stanja, ki lahko povečajo tudi vaše tveganje.
Tej vključujejo:
- diabetes
- bolezni ščitnice
- debelost
K CHF lahko prispevajo tudi hude okužbe in alergijske reakcije.
Katere so najpogostejše vrste CHF?
Levostranski CHF je najpogostejša vrsta CHF. Pojavi se, ko levi prekat krvi ne izčrpa pravilno v telo.
Ko stanje napreduje, se lahko v pljučih kopiči tekočina, kar otežuje dihanje.
Obstajata dve vrsti levostranskega srčnega popuščanja:
- Sistolično srčno popuščanje se pojavi, ko se levi prekat ne krči normalno. To zmanjša raven sile, ki je na voljo za potiskanje krvi v obtok. Brez te sile srce ne more pravilno črpati.
- Diastolična odpoved ali diastolična disfunkcija se zgodi, ko mišica v levem prekatu postane trda. Ker se ne more več sprostiti, se srce med utripi ne more povsem napolniti s krvjo.
Desnokotni CHF se pojavi, ko ima desni prekat težave s črpanjem krvi v pljuča. Kri se v vaših krvnih žilah kopiči, kar povzroči zadrževanje tekočine v spodnjih okončinah, trebuhu in drugih vitalnih organih.
Možno je imeti levi in desni CHF hkrati. Običajno se bolezen začne na levi strani in nato, če se ne zdravi, potuje v desno.
Faze kongestivnega srčnega popuščanja
Slika otečenih gležnjev zaradi CHF
Kadar srce ne more učinkovito črpati krvi, se lahko kri nadomešča v žilah in tkivih. Kri in druge tekočine se lahko na določenih predelih kopičijo in povzročijo otekline (edeme).
Gležnji, stopala, noge in trebuh so pogosta mesta, ki lahko nabreknejo.
Tu je primer edema:
.jpg)
Pričakovana življenjska doba in napoved
Približno 6,2 milijona odraslih v ZDA je imelo srčno popuščanje med leti 2013–2016.
Poročilo Ameriškega združenja za srce ocenjuje, da približno 50 odstotkov ljudi z diagnozo CHF živi zadnjih 5 let.
Starejša študija je pokazala rezultate, da so nekateri bolniki z nižjim tveganjem, ki so bili diagnosticirani pred 50. letom, imeli približno 20 let življenjske dobe po diagnozi.
Starost ob diagnozi, drugi pogoji in spol so prav tako prispevali k spremenljivkam pričakovane življenjske dobe, pri čemer so bili nekateri mlajši od 3 let po diagnozi.
Napoved in pričakovana življenjska doba kongestivnega srčnega popuščanja se lahko razlikujeta glede na številne dejavnike. Na splošno zgodnja diagnoza in upoštevanje načrta zdravljenja lahko privedeta do boljšega upravljanja in daljšega življenja.
CHF in genetika
V:
Ali je kongestivno srčno popuščanje genetsko? Ali lahko spremembe načina življenja pomagajo preprečiti to?
Anonimni bolnikA:
Kardiomiopatija ali poškodba srčne mišice je lahko vzrok za srčno popuščanje in genetika bi lahko imela vlogo pri nekaterih vrstah kardiomiopatije. Vendar večina primerov kongestivnega srčnega popuščanja (CHF) ni dedna. Nekateri dejavniki tveganja za CHF, kot so hipertenzija, diabetes in bolezen koronarnih arterij, se lahko pojavijo v družinah. Če želite zmanjšati tveganje za razvoj CHF, razmislite o spremembi življenjskega sloga, kot je zdrava prehrana in redna vadba.
Elaine K. Luo, dr.medOdgovori predstavljajo mnenja naših medicinskih strokovnjakov. Vsa vsebina je strogo informativnega značaja in se ne sme upoštevati kot zdravniški nasvet._2.jpg)
Kako preprečiti kongestivno srčno popuščanje
Nekateri dejavniki temeljijo na naši genetiki, vendar ima lahko vlogo tudi življenjski slog.
Obstaja več stvari, s katerimi lahko zmanjšate tveganje za srčno popuščanje ali vsaj odložite začetek.
Izogibajte se kajenju ali prenehajte z njim
Če kadite in niste mogli prenehati, prosite zdravnika, da vam priporoči izdelke in storitve, ki vam lahko pomagajo.
Tudi pasivno kajenje je nevarno za zdravje. Če živite s kadilcem, jih prosite, naj kadijo na prostem.
Vzdržujte dobro uravnoteženo prehrano
Zdrava prehrana za srce je bogata z zelenjavo, sadjem in polnovrednimi žitaricami. V prehrani potrebujete tudi beljakovine.
Stvari, ki se jim je treba izogniti, vključujejo:
- sol (natrij)
- dodan sladkor
- trdne maščobe
- rafinirana zrna
Vadba
Že 1 ura zmerne aerobne vadbe na teden lahko izboljša vaše zdravje srca.Hoja, kolesarjenje in plavanje so dobre oblike gibanja.
Če že nekaj časa niste telovadili, začnite s samo 15 minutami na dan in se potrudite navzgor.
Če se počutite nemotivirano za samostojno vadbo, razmislite o obisku tečaja - lahko je celo na spletu - ali se prijavite na osebni trening v lokalni telovadnici.
Pazite na svojo težo
Debelost ali prekomerna telesna teža vam lahko težko padejo na srce. Upoštevajte zdravo prehrano in redno telovadite.
Če nimate telesne teže, se pogovorite s svojim zdravnikom, kako naprej. Posvetujete se lahko tudi z dietetikom ali nutricionistom.
Drugi preventivni koraki
Alkohol pijte le zmerno in se izogibajte ilegalnim drogam. Ko jemljete zdravila na recept, natančno upoštevajte navodila in nikoli ne povečujte odmerka brez zdravniškega nadzora.
Če imate veliko tveganje za srčno popuščanje ali ste že poškodovani, lahko še vedno sledite tem korakom. Ne pozabite vprašati svojega zdravnika, koliko telesne aktivnosti je varna in ali imate kakšne druge omejitve.
Če jemljete zdravila za zvišan krvni tlak, bolezni srca ali diabetes, jih jemljite natančno po navodilih. Redno se posvetujte z zdravnikom, da bo spremljal vaše stanje in takoj sporočil morebitne nove simptome.
Kako se diagnosticira CHF?
Po prijavi simptomov zdravniku vas bo morda napotil k specialistu za srce ali kardiologu.
Vaš kardiolog bo opravil fizični pregled, ki bo vključeval poslušanje srca s stetoskopom za odkrivanje nenormalnih srčnih ritmov.
Za potrditev začetne diagnoze lahko vaš kardiolog odredi nekatere diagnostične preiskave za pregled srčnih zaklopk, krvnih žil in komor.
Obstajajo številni testi, ki se uporabljajo za diagnosticiranje bolezni srca. Ker ti testi merijo različne stvari, vam bo zdravnik morda priporočil nekaj, da boste dobili popolno sliko vašega trenutnega stanja.
Elektrokardiogram
Elektrokardiogram (EKG ali EKG) beleži srčni ritem.
Nenormalnosti v srčnem ritmu, na primer hiter srčni utrip ali nepravilen ritem, lahko kažejo, da so stene srčne komore debelejše od običajnih. To bi lahko bil opozorilni znak za srčni napad.
Ehokardiogram
Ehokardiogram z zvočnimi valovi beleži strukturo in gibanje srca. S testom lahko ugotovite, ali že imate pretok krvi, poškodbe mišic ali srčno mišico, ki se ne krči normalno.
MRI
MRI vam fotografira srce. Tako pri mirujočih kot pri premikajočih se slikah lahko zdravnik ugotovi, ali imate poškodbe na srcu.
Stres test
Stresni testi kažejo, kako dobro je vaše srce pod različnimi stopnjami stresa.
Če vaše srce dela bolj težko, bo zdravnik lažje diagnosticiral težave.
Krvne preiskave
Krvni testi lahko preverijo nenormalne krvne celice in okužbe. Prav tako lahko preverijo raven BNP, hormona, ki narašča s srčnim popuščanjem.
Kateterizacija srca
Kateterizacija srca lahko pokaže blokade koronarnih arterij. Zdravnik vam bo v krvno žilo vstavil majhno cevko in jo napeljal od zgornjega dela stegna (prepona), roke ali zapestja.
Hkrati lahko zdravnik vzame vzorce krvi, z rentgenskimi žarki pregleda koronarne arterije in preveri pretok krvi in tlak v srčnih komorah.
Kaj lahko dolgoročno pričakujem?
Vaše stanje se lahko izboljša z zdravili, operacijo ali spremembo življenjskega sloga. Vaša perspektiva je odvisna od tega, kako napredovala je vaša srčna kuga in ali imate še kakšno zdravstveno stanje, na primer diabetes ali visok krvni tlak.
Prej ko je diagnosticirano vaše stanje, boljši so vaši obeti. Pogovorite se s svojim zdravnikom o najboljšem načrtu zdravljenja za vas.